
介護保険制度とは?仕組みやサービス内容をわかりやすく解説【介護事務に必要】
2023.05.31 介護事務
【医療事務のパイオニアソラスト監修】介護保険制度とは、高齢者や認知症患者に対して支援を行うための社会保険制度の一つです。
この記事では、介護保険制度の全体像やサービス内容をわかりやすく解説し、介護事務に必要な知識をお伝えします。
制度の仕組みや申請方法、第1号被保険者と2号被保険者の違い、保険料や負担割合についても解説。
これから介護事務を目指す方や、ご家族が介護保険制度を利用する際の参考に、ぜひお役立てください。


介護保険制度とは

介護保険制度とは、介護が必要な方が介護サービスを利用する際、費用の負担を軽減できる保険制度です。介護保険法は1997年に成立し、2000年に施行されました。
厚生労働省では、介護保険制度とは『高齢者の介護を社会全体で支え合う仕組み』と定義づけられています。
介護保険制度がスタートする前には『措置制度』と呼ばれる制度が主流でした。
この措置制度では行政が決めた施設に入所するなど選択の自由がありませんでした。介護される本人や家族が入所施設や利用する介護サービスなどを選ぶことができなかったり、自治体の負担が増加したりするなどの問題があり、措置制度から利用者が自由に選択することができる契約制度になりました。
介護保険制度の目的
介護保険制度は、介護をする家族の負担軽減と介護される方の自立支援を目的としています。
要介護や要支援の介護認定を受けた方が、訪問介護や訪問看護のサービスを受ける時にその費用の一部を保障してもらうことの出来る制度が、介護保険制度です。
介護保険制度の考え方
介護保険制度は、3本柱となる下記の基本的な考え方から成り立っています。
■自立支援
自立支援とは、単に介護が必要な高齢者の身の回りの世話をするだけではありません。心身の状況や日常の生活環境などに応じてサービスを選択することで、できる限り自立した日常生活を送る支援を目的としています。
■利用者本位
利用者本位とは、利用者の選択を尊重するという考え方です。多様な医療サービスや福祉サービスの中から、なるべく利用者が希望するサービスを受けられます。
■社会保険方式
介護保険制度は、社会保険方式に基づいて運営されています。
被保険者が保険料を支払い、その保険料から介護サービスが提供されます。加入者の保険料でまかなう方式が社会保険方式です。
日本では介護保険のほかにも医療保険、年金などの社会保障が社会保険方式です。
これに対し税金でまかなう方法を税方式と呼びます。こちらは財源が安定しやすいというメリットはあるものの、負担と給付の関係が曖昧になりやすいため、介護保険は社会保険方式での運用が決定されました。
介護保険制度の仕組み
介護保険は、介護が必要な方にその費用の一部を給付してくれる社会保険です。
加入者が保険料を負担して、必要な方に給付する仕組みになっています。
介護が必要となった高齢者や家族単位だけでなく、社会全体で支え合っていこう!という制度になります。
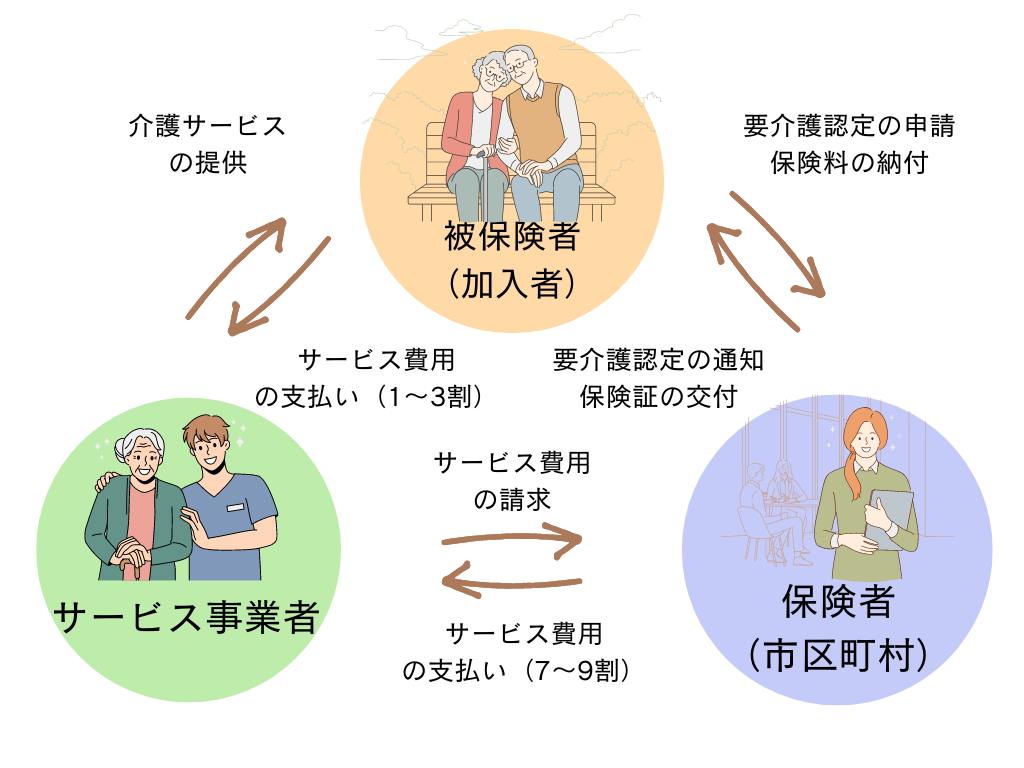
この制度は、被保険者、保険者、サービス事業者の3者によって構成されています。
介護保険は、自治体が保険者、40歳以上の住民が被保険者として運用される制度です。介護サービスの利用時には、被保険者である利用者がサービス料の1〜3割を負担し、残りは公費と保険料でまかなわれます。
自己負担率は利用者の前年度所得により定まり、「介護保険負担割合証」にて通知されます。所得が高い人は2〜3割ですが、実際は多くの人が1割の負担です。
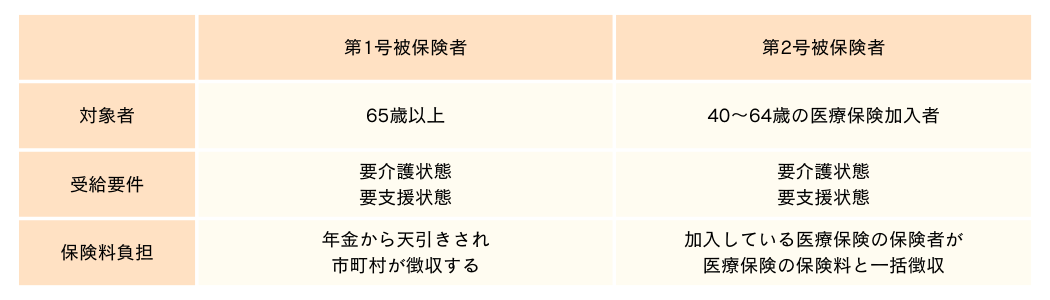
保険料を支払う被保険者となるのは40歳からで、介護保険サービスの利用が可能となるのは原則として65歳以上です。
ただし、特定疾病を持つ人は40歳以上〜65歳未満でも利用可能になります。
■制度の見直しについて
介護保険制度は、3年ごとに見直しが行われます。
財政的な問題や介護現場の人手不足などを解決することを目的として制度が見直されており、介護職員の処遇改善なども改正に含まれています。
介護保険制度のサービスを受けられる対象者は?
基本的に、介護保険制度のサービスは第1号被保険者だけが受けられます。
- ・65歳以上で、日常生活に全面的な介護が必要な人(要介護状態)
- ・部分的な支援が必要な人(要支援状態)
上記に当てはまる人がこのサービスの対象となります。
ただし、40歳〜64歳の第2号被保険者でも初老期の認知症や脳血管疾患など、一般的に老化と関連する次の特定疾病(※)により要介護(要支援)の認定を受けている場合は、この制度のサービスを利用できます。
介護保険制度のサービスを受けるためには、自身が属する自治体への申請を通じて、要介護または要支援の認定を取る必要があることを忘れないようにしましょう。
■(※)特定疾病
- 1.がん(末期)
- 2.関節リウマチ
- 3.筋萎縮性側索硬化症
- 4.後縦靭帯骨化症
- 5.骨折を伴う骨粗鬆症
- 6.初老期における認知症
- 7.進行性核上性麻痺、大脳皮質基底核変性症およびパーキンソン病
- 8.脊髄小脳変性症
- 9.脊柱管狭窄症
- 10.早老症
- 11.多系統萎縮症
- 12.糖尿病性神経障害、糖尿病性腎症および糖尿病性網膜症
- 13.脳血管疾患
- 14.閉塞性動脈硬化症
- 15.慢性閉塞性肺疾患
- 16.両側の膝関節または股関節に著しい変形を伴う変形性関節症
参考:介護保険制度について|厚生労働省
介護保険料の支払いは何歳から?金額は?
保険料は40歳になる月から支払いの義務が生じます。
65歳以上(第1号被保険者)の全国平均金額は6,014円です。(2021年〜2023年度)
第2号被保険者の保険料は所得によって変わります。
介護保険料は40歳から支払う
満40歳になった月から、保険料は医療保険と合わせて徴収されます。
第2号被保険者の介護保険料の受給要件は要介護、要支援状態ですが、末期がん・ 関節リウマチ等の加齢に起因する特定疾病による場合に限定されています。
支払う金額
介護保険の第1号被保険者の保険料基準額の全国平均金額は6,014円です(2021年〜2023年)。第2号被保険者の保険料は所得により変わります。
また計算方法も第1号被保険者と第2号被保険者によって計算方法が異なりますので、以下を参考にしてみてください。
介護保険料計算方法
■第1号被保険者
支払い方法は原則、年金からの天引きとなります。
計算方法は、保険料基準額に所得区分ごとに設定された倍率をかけ算します。
※1:保険料基準額
保険者、全国の市町村および特別区(東京23区)が介護サービス利用の見込みやサービス整備の状況などに応じて設定している額のことです。
※2:所得区分ごとの適用倍率と段階
保険者により異なりますが、基本的には各市町村ごとに5段階または6段階に設定されています。 また、基準額や保険料率は各市町村ごとに独自で決められています。
参考:介護保険における1号保険料算定について|厚生労働省
<計算式の例>
第1階(※)の場合、0.5倍が適用されます。
保険料基準額が6,014円なので6,014円×0.5倍=3,007円です。
支払う保険料は3,007円となります。
※計算を始める前に、まずは保険者(市町村)の段階設定を見て、適用される基準額と保険料率を確認しましょう。
■第2号被保険者
加入している医療保険によって計算方法が異なります。
給与、賞与、加入している健康保険で設定されている介護保険料率の3点により、介護保険料が決定されます。
会社員または公務員で40〜64歳(第2号被保険者)の場合、保険料は標準報酬月額または標準賞与額×介護保険料率で算出します。
毎月の給与と賞与(ボーナス)それぞれに計算が必要です。
- ・給与の介護保険料=標準報酬月額×介護保険料率
- ・賞与の介護保険料=標準賞与額×介護保険料率
固定給が大きく増減したケースを除くと、年1回定時決定で決まった標準報酬月額(※1)が、その後1年間の保険料の計算に使用されます。標準賞与額(※2)は、ボーナスの税引き前の賞与総額から、1,000円未満の額を切り捨てたものです。
計算の注意ポイントはボーナスの支給回数です。この計算におけるボーナスとは、年3回以下の支給の賞与を指します。年4回以上支給される場合には、標準報酬月額の対象となるため注意して計算してください。
※1:標準報酬月額
給与額の平均を『標準報酬月額表』と照らし合わせ、決定されます。
5万8,000円から139万円までの報酬が50等級に区分されていて、その報酬には賃金や給与以外に残業代なども含まれています。
年1回の定時決定で決まった標準報酬月額がその後1年間の保険料の計算に使用されます。ただし固定給が大きく増減した場合は除きます。
標準報酬月額表は会社ごと、健康保険組合ごとや都道府県ごとに異なるので注意しましょう。
※2:標準賞与額
上限を150万円として、税引き前の賞与額から1,000円未満の端数を切り捨てた額面が標準賞与額です。
※3:介護保険料率
健康保険組合により決められています。所属している組織に確認しましょう。
計算式の例
- ・40歳から64歳まで
- ・協会けんぽ加入者
- ・標準報酬月額が20万円
上記に当てはまる場合は、これに全国一律の介護保険料率(1.82%)をかけます。
標準報酬月額×介護保険料率=介護保険料
20万円×1.82%=3,640円
保険料は事業主が半分負担するため、被保険者が実際に支払うのは半額の1,820円です。
介護保険料の支払い方法
支払い方法は対象者によって異なります。ご自身が該当する箇所をご確認ください。
■会社員または公務員
給与から天引き
■自営業
国民健康保険料とともに支払う
■専業主婦(被扶養配偶者)
支払い義務は無し
ただし、特定被保険者(※)として納付が必要な場合もあります。
(※)第2号被保険者を扶養する40歳未満ならびに65歳以上の被保険者
介護保険被保険者証はどこでもらえるの?
介護保険被保険者証は郵送で自宅に届くため、どこかへ出向く必要はありません。
65歳になる誕生月に、保険者にあたる市区町村から交付されます。
被保険者証は介護保険サービスを利用する際に必ず必要になります。受け取ったあとは、大切に保管しましょう。
注意すべきポイントが一点あります。40〜64歳までの方には自動的に交付されないという点です。当該の年齢で特定疾病をお持ちの方は、介護認定を受けてから被保険者証を発行してもらいましょう。
どちらの場合も、被保険者証を受け取ったからといって介護保険サービスは自動的に始まりません。
ご自身に合ったサービスを受けられるように介護認定を受けましょう。
介護保険の上限は?
介護サービスの利用料金を一部負担と言っても、その額が気になるところですよね。
介護保険には1ヶ月に利用できる上限額があります。
 参考:サービスにかかる利用料金|厚生労働省
参考:サービスにかかる利用料金|厚生労働省
介護サービスを受けるにあたって、まず介護認定を受けます。
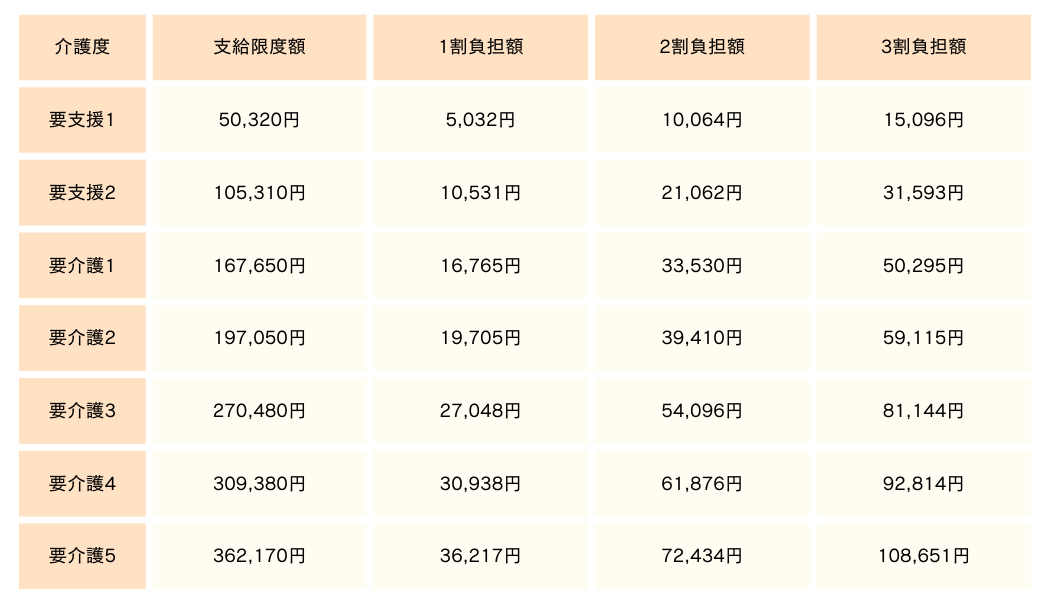
7段階の介護度のどれに該当するかによって、その上限額は異なります。
要支援1、要支援2、要介護1〜5によってそれぞれ異なるため、介護認定を受けたあとは該当する自己負担額を確認しましょう。
負担限度額認定について
負担限度額認定とは、介護保険施設に入居した際にかかる費用の負担を軽減する制度です。
介護保険施設に入居すると住居費や食費がかかりますが、それらは基本的には全て自己負担となります。
その中でも収入や資産が限られた家庭向けに、「負担限度額認定制度」が設けられています。これは介護保険施設の食事や宿泊費用について、一定の上限を設定するものです。
この制度の認定を受けると、特定の証明書が発行され、その証明書により支払うべき金額の上限を超えた部分が免除されます。認定証は、ご自身が住んでいる市区町村にて申請して取得することができます。
負担限度額認定を受ける条件
条件のポイントは所得と預金の2つです。
どちらの条件も満たした場合は認定を受けられます。
【所得】
本人を含む世帯全員が住民税非課税であることが条件です。本人の配偶者が別世帯になっている場合には、配偶者も住民非課税世帯であれば条件を満たします。
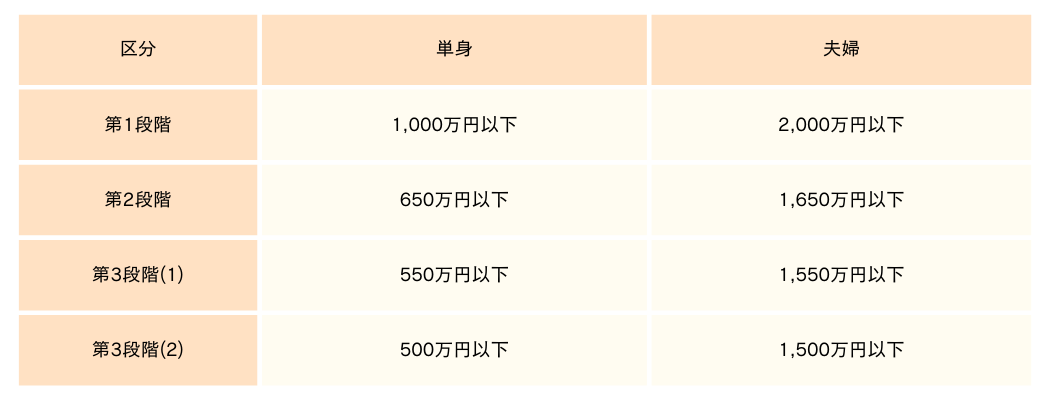
利用者負担段階が設定されており、対象者の所得と資産によって分類されます。
●第1段階
●第2段階
本人の合計所得金額と課税年金および非課税年金の収入額の合計が年間80万円以下の者
●第3段階①
本人の合計所得金額と課税年金および非課税年金の収入額の合計が年間80万円超え120万円以下の者
●第3段階②
世帯の全員が住民税非課税で、本人の合計所得金額と課税年金収入額と非課税年金収入額の合計が年間120万円を超える者
●第4段階
上記どれにも該当しない者
【預貯金】
この制度における預貯金とは、3点で定義されています。
- ・資産性がある
- ・換金性が高い
- ・価格評価が容易なもの
●該当するもの
- ・現金
- ・預貯金(普通、定期)
- ・有価証券(国債や株式など)
- ・投資信託
- ・負債(住宅ローンなどのローン)
- ・貴金属(金や銀など)
生命保険や自動車は預貯金に該当しません。
負担限度額認定を受ける方法
住民票のある市区町村に申請します。
申請から約1週間ほどすると、負担限度額認定証が自宅に郵送されます。
負担限度額認定を受けたら
負担限度額認定証が交付された後は、以下の自己負担で対象のサービスを受けることができます。
■介護老人福祉施設(特別養護老人ホーム)、短期入所生活介護の場合(日額)
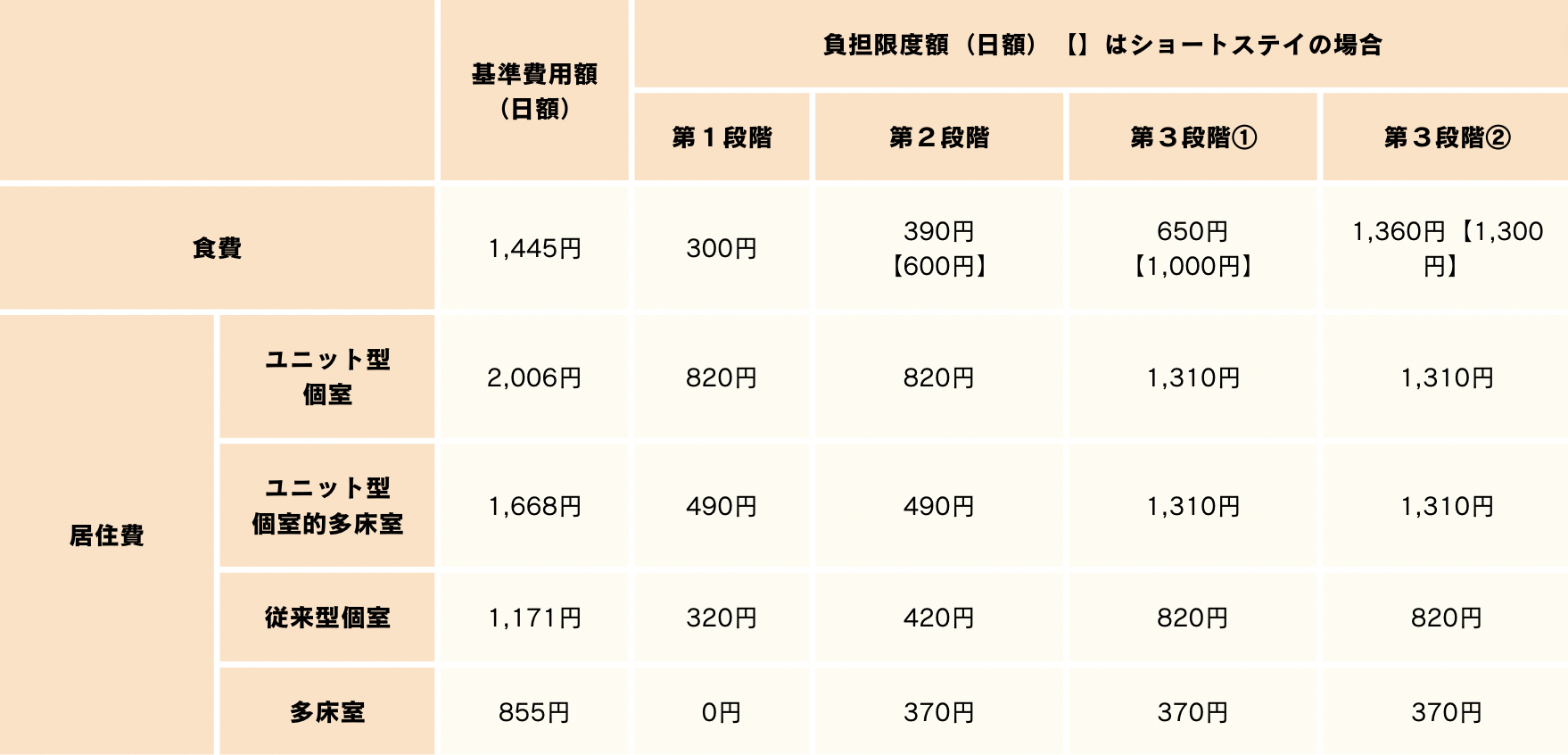 出典:厚生労働省|サービスにかかる利用料
出典:厚生労働省|サービスにかかる利用料
■介護老人保健施設、介護療養型医療施設、短期入所療養介護の場合(日額)
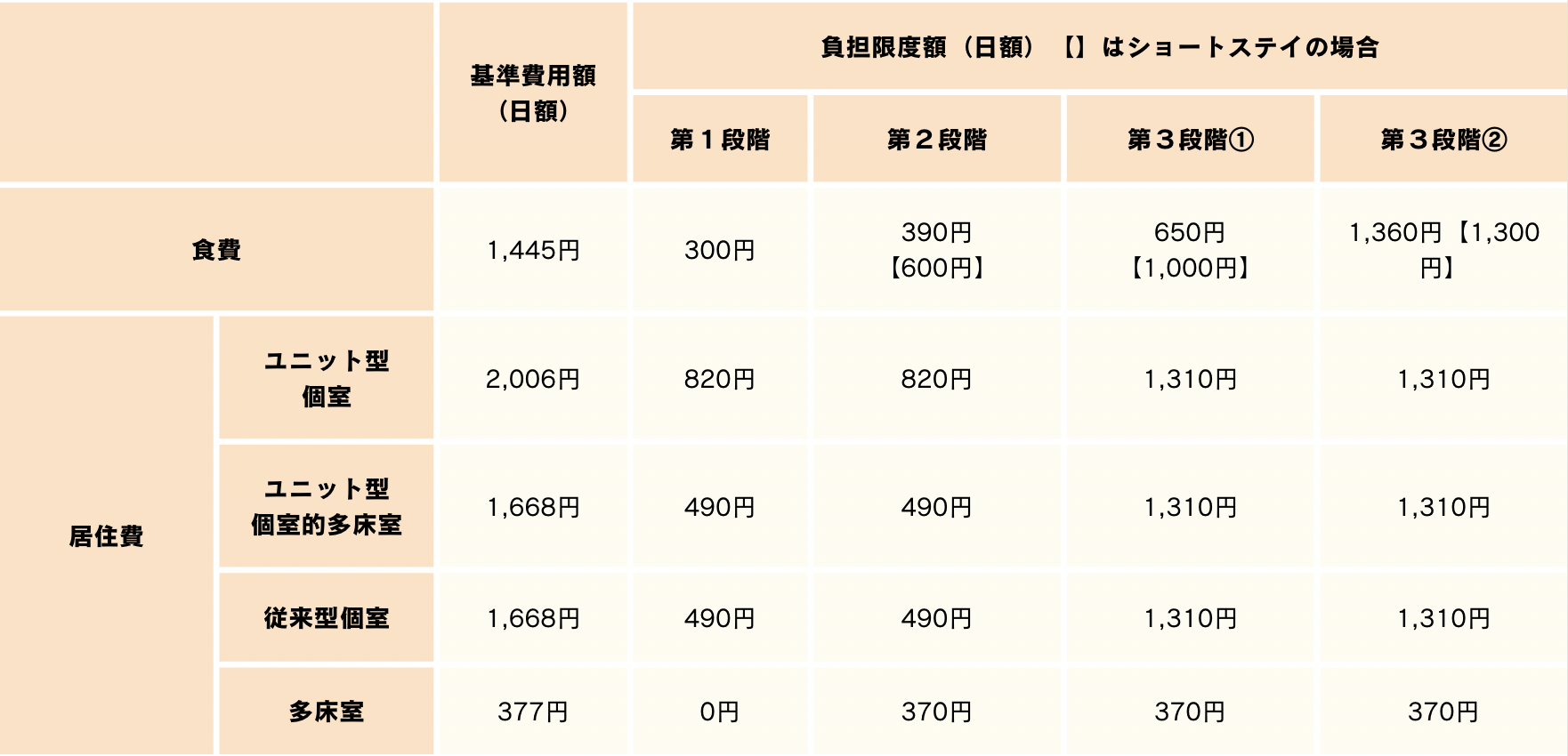 出典:厚生労働省|サービスにかかる利用料
出典:厚生労働省|サービスにかかる利用料
負担限度額認定制度の対象となる施設とサービス
- ・特別養護老人ホーム
- ・介護老人保健施設
- ・介護療養型医療施設
- ・介護医療院
- ・短期入所療養介護
- ・短期入所生活介護
- ・地域密着型介護老人福祉施設
よく間違われやすいのが有料老人ホームですが、こちらではこの制度は利用できませんのでご注意ください。
予防給付について
予防給付とは、要支援状態の人が要介護状態になることを防ぐための給付です。
要介護区分における要支援1と要支援2の方が、生活機能の維持・向上を目指した介護予防サービスを受けることができます。
介護給付との違いは、サービス内容と支給限度額の2点です。
サービス内容
基本的には介護保険と同じサービスが受けられますが、その範囲は介護保険よりも狭いです。介護老人福祉施設や介護老人保険施設などの施設サービスは受けられません。
支給限度額
介護給付も予防給付も月々の限度額が決められており、支給限度額以内であれば、1〜3割の自己負担で介護サービスを利用できます。
負担割合は所得に応じて決定します。支給限度額以上のサービス利用も可能ですが、限度額を超えた部分については全て自己負担です。
■月々の限度額の例
<予防給付>
要支援1の場合:50,320円(1割負担の場合、自己負担額は5,032円)
<介護給付>
要介護3の場合:270,480円(1割負担の場合、自己負担額は27,048円)
上記2つの例は、1単位あたり10円で単価計算しています。実際の料金は地域の人件費相場も影響するため、地域により異なります。
介護保険サービスの種類
介護保険で利用できるサービスは、大きく分けて4種類あります。
●居宅サービス
●施設サービス
●介護予防サービス
●地域密着型サービス
具体的なサービスの種類と内容を見ていきましょう。
参考:厚生労働省|サービス編
居宅サービス
居宅サービスとは、自宅で生活している方が日常生活に必要な介護を受けることができるサービスです。対象は要介護1〜5の方で、12種類のサービスがあります。
| 訪問介護 | 介護福祉士や訪問介護員が排泄、食事等の介護を行います。※「夜間対応型訪問介護」にあたるものを除く |
| 訪問入浴介護 | 介護福祉士や訪問介護員が、持参した浴槽によって行う入浴の介護のことです。 |
| 訪問看護 | 看護師、准看護師、保健師、理学療法士及び作業療法士が居宅を訪問し、療養にかかわる世話や診療の補助を行うサービスです。 |
| 訪問リハビリテーション | 理学療法士、作業療法士、言語聴覚士などの専門職が、居宅を訪問し、心身の機能の維持回復、日常生活の自立を助けることを目的とするリハビリテーションを行います。 |
| 居宅療養管理指導 | 病院や診療所または薬局の医師、歯科医師、薬剤師などによって提供される、療養上の管理及び指導などのことです。 |
| 通所介護 | 老人デイサービスセンターなどで提供されるサービスです。デイサービスなどに通い、入浴や排泄、食事などの介護、機能訓練などのサービスを受けます。 |
| 通所リハビリテーション | 理学療法士、作業療法士、言語聴覚士などの専門職が、居宅を訪問し、心身の機能の維持回復、日常生活の自立を助けることを目的とするリハビリテーションを行います。 |
| 短期入所生活介護 | 特別養護老人ホームなどの施設で短期間生活することで、受けられるサービスです。入浴や排泄、食事などの介護、そのほかの日常生活を送るうえで必要となるサービス及び機能訓練が受けられます。 |
| 短期入所療養介護 | 介護老人保健施設などの施設で短期間生活することで、受けられるサービスです。看護や医学的な管理が必要な介護や機能訓練、そのほかに必要となる医療、日常生活上のサービスを受けます。 |
| 特定施設入居者生活介護 | 入浴、排泄、食事等の介護、洗濯、掃除等の家事、生活等に関する相談など、日常生活を送るうえで必要となるサービスのことです。 |
| 福祉用具貸与 | 利用者の心身の状態やご家族の希望を元に、適切な福祉用具(車いすや手すり、スロープなど)の選定や取り付けや調整を行う福祉用具の貸し出しサービスです。 |
| 特定福祉用具販売 | 特定福祉用具の販売をすることをいいます。特定福祉用具とは、福祉用具のなかでも入浴や排泄に使用されるもので貸し出しには適さない福祉用具のことをいいます。 |
参考:介護保険の解説 -サービス編 -|厚生労働省
施設サービス
施設サービスには4種類のサービスがあります。
■介護福祉施設サービス
介護老人福祉施設とは、一般に特養と呼ばれている特別養護老人ホームのことです。そこで提供されるサービスのことを介護老人福祉施設サービスといいます。施設サービス計画に基づいて、入浴、排泄、食事などの介護、そのほかの日常生活を送るうえで必要となるサービス、機能訓練、健康管理及び療養上のサービスが提供されます。
■介護保健施設サービス
介護老人保健施設とは、一般的に老健と呼ばれている施設で、所定の要件を満たして都道府県知事の許可を得ています。
施設サービス計画に基づき、看護や医学的な管理の必要となる介護、機能訓練、そのほかのサービスが提供されます。
■介護医療院サービス
介護医療院とは、所定の要件を満たして都道府県知事の許可を得た施設です。施設サービス計画に基づき、療養上の管理、看護、医学的な管理の必要となる介護、機能訓練、そのほかの必要な医療、日常生活上のサービスが提供されます。
■介護療養施設サービス
介護療養型医療施設とは、療養病床などのある病院または診療所です。施設サービス計画に基づき、療養上の管理、看護、医学的な管理の必要となる介護、そのほかのサービス、機能訓練、そのほかの必要な医療が提供されます。
介護予防サービス
日常生活に支障がある状態や、介護が必要な状態を軽減させたりその悪化を防止したりするために、10種類のサービスが提供されています。それぞれのサービス内容は居宅サービスなどの内容と似ていますが、予防とつくサービスは、基本的に要支援1〜2の介護認定を受けた方が利用できるサービスです。
- ・介護予防訪問入浴介護
- ・介護予防訪問看護
- ・介護予防訪問リハビリテーション
- ・介護予防居宅療養管理指導
- ・介護予防通所リハビリテーション
- ・介護予防短期入所生活介護
- ・介護予防短期入所療養介護
- ・介護予防特定施設入居者生活介護
- ・介護予防福祉用具貸与
- ・特定介護予防福祉用具販売
参考:介護保険の解説 -サービス編 -|厚生労働省
地域密着型サービス
地域密着型サービスとは、高齢者が中重度の要介護状態となっても、できるだけ自宅や住み慣れた地域で生活を維持できるようにする介護サービスです。原則としてサービスを提供する事業者のある市町村に住む人のみが受けられるサービスという点が、特徴です。
※隣の市町村にある事業所のサービスは利用できません。
サービスは10種類あります。
- ・定期巡回・随時対応型訪問介護看護
- ・夜間対応型訪問介護
- ・地域密着型通所介護
- ・療養通所介護
- ・認知症対応型通所介護
- ・小規模多機能型居宅介護
- ・認知症対応型共同生活介護
- ・地域密着型特定施設入居者生活介護
- ・地域密着型介護老人福祉施設入所者生活介護
- ・看護小規模多機能型居宅介護(複合型サービス)
そのほかにも、居宅介護支援、介護予防支援、地域密着型介護予防サービスがあります。
詳しくは、厚生労働省の介護保険の解説 -サービス編 –でチェックしてみてください。
参考:介護保険の解説 -サービス編 -|厚生労働省
介護保険サービスの受け方
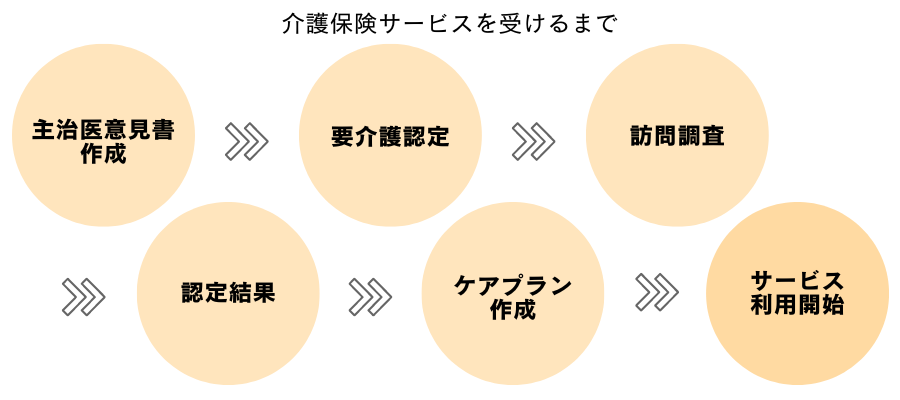 参考:厚生労働省|サービス利用までの流れ
参考:厚生労働省|サービス利用までの流れ
主治医意見書の作成
主治医に介護認定を受けることを伝え、意見書を書いてもらいましょう。
主治医意見書は、介護の必要性を医学的観点から判断するための重要な書類です。
主治医がいない場合には、市区町村が指定する医師等が意見書を作成します。
要介護認定を受ける
要介護認定を受けるためには、まずお住まいの市区町村の窓口で申請を行います。
<申請に必要なもの>
◼️第1号被保険者(65歳以上)
・申請書
・介護保険被保険者証
◼️第2号被保険者(40~64歳)
・申請書
・医療保険被保険者証
※申請書は窓口で受け取るか、各市区町村のホームページからダウンロードのうえ印刷して記入しましょう。
訪問調査を受ける
認定の申請後、介護の必要があるか、どの程度の必要性かを判断するために認定調査が行われます。自宅や病院などメインで生活されている場所に認定調査員が訪問し、聞き取り調査を行います。訪問調査の結果と主治医意見書の内容を総合的に判断し、要介護度が決定されます。
認定結果の確認
原則として申請から30日以内に郵送で結果が送られてきます。認定結果は、自立、要支援1、要支援2、要介護1、要介護2、要介護3、要介護4、要介護5の8段階に分かれています。
ケアプランの作成
認定結果を確認したら、早速ケアプランの作成です。ケアプランとは介護サービスの利用計画書のことです。実際に利用するサービスについて考えていきましょう。
必須ではありませんが、介護支援専門員(ケアマネジャー)がついて相談に乗ってくれるので、その地域の介護サービスに詳しい担当ケアマネージャーに相談しながら利用するサービスを決めましょう。
あわせて読みたい記事:ケアマネジャー(介護支援専門員)とは?仕事内容や給料、必要な資格について
介護サービスの利用開始
ケアプランにそって、サービスを利用し始めましょう。
サービスを利用し始めてからも体調や身体状況は日々変化するので、それに合わせて利用するサービスも変更していきましょう。ケアプランはその都度見直し可能です。
介護保険外サービスについて
介護保険外サービスとは、介護保険を利用することなく利用者が全額自己負担する介護サービスのことです。
少子高齢化が進み、要介護人口は増加しています。それに伴い、国の財源を使用しない介護保険外サービスが注目されています。今後、公的支援が不足する事態に備えて、保険外サービスを上手に活用していくことが大切です。
これには家事代行からレジャーや趣味に関連するサービスまで幅広く含まれます。介護保険外サービスは健康状態にかかわらず広範な高齢者が利用可能です。
厚生労働省、農林水産省、経済産業省が作成した『保険外サービス活用ガイドブック』を開くと、家事代行や介護をする家族のための仕事と介護の両立支援など、さまざまな保険外サービスを知ることができます。ぜひ参考にしてみてください。
まとめ:介護保険制度の知識は介護事務に必須!

介護保険制度で定められた要介護者の負担分を除いた費用を市町村に請求するために、書類(レセプト)を作成します。その時に必要になるのが介護保険制度の知識です。介護保険制度の仕組みやお金について、詳しければ詳しいほど介護事務として活躍できる幅が広がります。
今回ご紹介した介護保険制度は介護事務になる場合に必ず学ぶ制度です。
介護事務の資格は独学でも習得できます。
そんな時はソラストの資格教材がおすすめです。
資格教材でさらに理解を深め、今後の生活や介護事務業に活かしましょう。介護事務管理士®の資格取得も目指せますので、すでに介護事務としてお勤めの方のキャリアアップにも最適な教材となっています。
ソラストで資格を取って、介護事務として介護業界で活躍してみませんか?














